Dlaczego w ogóle zastępować brakujące zęby – skutki zwlekania
Co się dzieje, gdy „dziura po zębie” zostaje na lata
Brak jednego zęba często wydaje się drobiazgiem, szczególnie jeśli znajduje się z tyłu i „go nie widać”. Przez pierwsze miesiące organizm radzi sobie nieźle – nic nie boli, żuć się da, uśmiech wygląda podobnie. Problem w tym, że układ zgryzowy nie znosi pustki. Każdy ząb ma swoje zadanie i kontaktuje się z konkretnym zębem przeciwstawnym oraz sąsiadami.
Jeśli ząb zostaje usunięty i luka pozostaje nieuzupełniona, zaczyna się cicha przebudowa: zęby sąsiednie przechylają się w stronę przerwy, a ząb w szczęce przeciwnej „wysuwa się” w dół lub w górę, szukając kontaktu. Taki powolny taniec zębów rzadko daje objawy od razu. Po kilku latach może jednak dojść do utraty punktów stycznych (pokarm łatwiej wciska się między zęby), odsłonięcia szyjek i paradoksalnie – do trudniejszej higieny.
Konsekwencją przesuwania zębów są także zaburzenia zgryzu. Zęby zaczynają kontaktować się w nieprzewidzianych miejscach, tworzą się przedwczesne kontakty i mikrourazy szkliwa. Część osób zaczyna ścierać pozostałe zęby szybciej, zaciskając je mocniej, aby „wyrównać” brakujące oparcie. To nie jest problem tylko estetyczny – przewlekłe przeciążenia mogą prowokować bóle mięśni żucia, a nawet bóle głowy.
Zanik kości po ekstrakcji – co to znaczy w praktyce
Po usunięciu zęba kość, która go otaczała, traci swoje obciążenie i zaczyna zanikać. Proces jest fizjologiczny – organizm redukuje struktury, które nie są już używane. Najszybciej, bo w pierwszych miesiącach, zanika warstwa kostna od strony policzka i wargi. To ma dwa kluczowe skutki.
Po pierwsze, zmniejsza się objętość kości, w którą można wprowadzić implant. Czasem po kilku latach zaniku implant nadal jest możliwy, ale wymaga dodatkowej odbudowy kości (augmentacji), co zwiększa koszty, wydłuża leczenie i podnosi ryzyko powikłań. Po drugie, zanik kości zmienia profil dziąseł i tkanek miękkich. W strefie uśmiechu może to skutkować zapadnięciem wargi, tzw. „czarnymi trójkątami” między zębami i trudnościami w uzyskaniu naturalnego efektu estetycznego.
Zanik kości ma także aspekt funkcjonalny. Kość o prawidłowej gęstości jest podstawą stabilności zębów sąsiednich. Jeśli proces zanikowy postępuje, filary przyszłego mostu lub zęby sąsiednie do luki mogą mieć gorsze podparcie, a tym samym wyższe ryzyko rozchwiania. Zdecydowanie łatwiej jest zaplanować implant lub most w pierwszym roku po ekstrakcji, niż ratować sytuację po pięciu czy dziesięciu latach.
Konsekwencje funkcjonalne: jednostronne gryzienie i przeciążenia
Druga fala problemów wynika z kompensacji – człowiek instynktownie zaczyna gryźć „zdrowszą” stroną. Jeśli po jednej stronie brakuje kilku zębów trzonowych, żucie przechodzi na stronę przeciwną. Staje się ona bardzo obciążona, a mięśnie tej strony pracują niemal bez przerwy. Po latach może dojść do przeciążenia stawu skroniowo-żuchwowego, trzasków, ograniczenia otwierania ust, a u części pacjentów – do przewlekłych bólów głowy i karku.
Jednostronne gryzienie zwiększa też ryzyko pęknięć szkliwa, klinowatych ubytków przy szyjkach zębów oraz nadmiernego ścierania guzków zębowych. Im dłużej trwa taki stan, tym trudniej później przywrócić harmonijny zgryz wyłącznie jedną uzupełniającą pracą protetyczną – bywa, że wymaga to rozległej rekonstrukcji wielu zębów.
Psychologiczny koszt braków w uzębieniu
Wątek psychologiczny często jest bagatelizowany, dopóki ktoś nie doświadczy go na własnej skórze. Brak zębów w strefie uśmiechu może prowadzić do unikania uśmiechania się, zasłaniania ust dłonią, rezygnacji ze wspólnych zdjęć. Z czasem przekłada się to na relacje zawodowe i społeczne. Nawet braki bocznych zębów bywają odczuwane jako wstydliwy problem, szczególnie u osób, które dużo mówią zawodowo – podczas śmiechu lub dużego uśmiechu boczne odcinki stają się widoczne.
Do tego dochodzi niepewność w sytuacjach związanych z jedzeniem – obawa, że coś utknie w luce, że proteza tymczasowa się przesunie, że będzie słychać „kliknięcie” podczas gryzienia. Uzupełnienie braków zębowych, czy to mostem, czy implantem, przywraca nie tylko funkcję, ale również poczucie bezpieczeństwa społecznego.
Kiedy można świadomie odroczyć uzupełnienie, a kiedy to ryzyko
Są sytuacje, w których odroczenie uzupełnienia jest rozsądnym wyborem. Typowo dotyczy to zębów ósmych (mądrości), które nie uczestniczą aktywnie w zgryzie, albo pojedynczego zęba w głębokim odcinku trzonowym, gdy pozostałe kontakty zgryzowe są stabilne, a pacjent planuje w niedługim czasie większą rekonstrukcję całej szczęki.
Ryzykowne jest natomiast wieloletnie odkładanie uzupełnienia w przypadku:
- braków w przednim odcinku (siekacze, kły) – ze względu na estetykę i szybki zanik kości,
- braków kilku zębów trzonowych po jednej stronie – rośnie ryzyko jednostronnego gryzienia,
- braku zęba, który już teraz powoduje przechylanie zębów sąsiednich lub wysuwanie zęba przeciwstawnego,
- pacjentów z chorobami przyzębia – zanik kości w jednym miejscu może pociągnąć za sobą destabilizację całego łuku zębowego.
Konserwatywne podejście „nic z tym nie robię, dopóki naprawdę nie muszę” bywa zrozumiałe finansowo, ale biologicznie często oznacza później większe problemy i wyższe koszty. Uzupełnianie braków w uzębieniu warto traktować jak inwestycję rozłożoną w czasie, nie jak zbędny luksus.
Most a implant – proste definicje i najważniejsze różnice
Most protetyczny – jak działa i na czym się opiera
Most protetyczny to stałe uzupełnienie, które „przerzuca się” nad luką, opierając na zębach sąsiednich. Zęby po obu stronach braku są szlifowane, a następnie pokrywane koronami, które stanowią filary. Pomiędzy nimi znajduje się przęsło – sztuczny ząb lub zęby, które wypełniają lukę.
Siły gryzienia przenoszone są przez przęsło na zęby filarowe, a dalej na kość. Most nie ma własnego zakotwiczenia w kości w miejscu brakującego zęba. Biomechanicznie zachowuje się więc jak „most drogowy” podparty na dwóch filarach. Od kondycji tych filarów zależy stabilność całej konstrukcji.
Most może być wykonany z różnych materiałów: metalu licowanego porcelaną, ceramiki na podbudowie cyrkonowej czy pełnoceramicznych rozwiązań. Dobór materiału wpływa na estetykę, wytrzymałość i koszty, ale nie zmienia podstawowej zasady: filary trzeba oszlifować, a przęsło „wisi” nad dziąsłem.
Implant – sztuczny korzeń i jego elementy
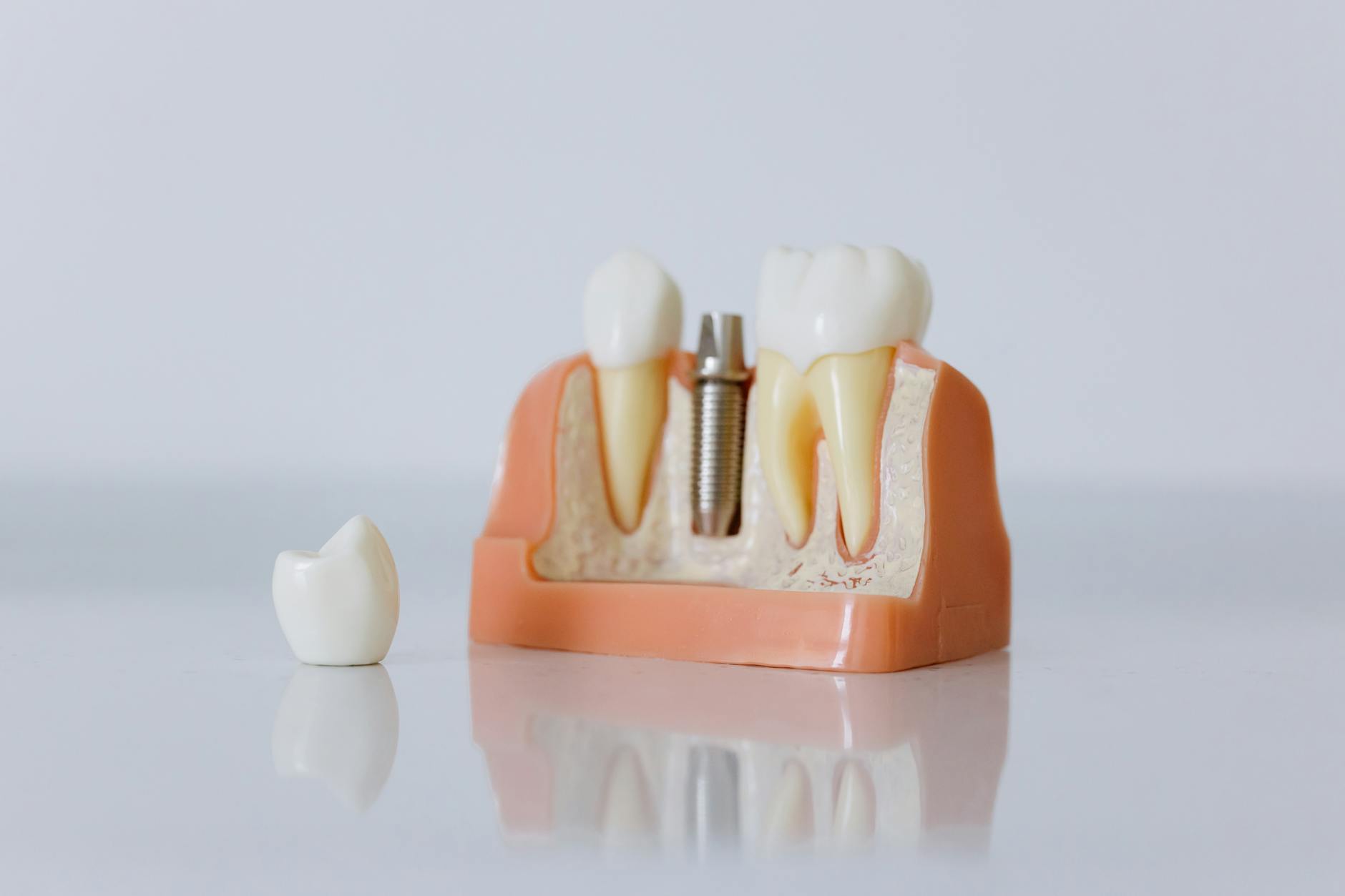
Implant stomatologiczny zastępuje korzeń usuniętego zęba. Najczęściej ma formę tytanowej (czasem cyrkonowej) „śruby”, którą wprowadza się do kości. Na implancie montuje się łącznik, a dopiero na nim – koronę protetyczną. Układ jest trójczłonowy: implant (korzeń), łącznik (adapter) i korona (część widoczna w jamie ustnej).
Kluczowa różnica polega na tym, że siły żucia przenoszone są bezpośrednio z korony przez implant na kość w miejscu dawnego zęba. Zęby sąsiednie pozostają nienaruszone – nie trzeba ich szlifować ani prowadzić leczenia kanałowego „na wszelki wypadek”. Implant integruje się z kością (osseointegracja), dzięki czemu uzyskuje stabilność zbliżoną do naturalnego korzenia.
Implant może służyć jako pojedynczy filar pod jedną koronę, ale także jako podpora dla mostów czy protez całkowitych. Przy większych brakach często stosuje się układ kilku implantów, które niosą rozbudowaną konstrukcję protetyczną.
Różnice biomechaniczne: obciążenie zębów vs obciążenie kości
Most protetyczny rozkłada obciążenia na zębach filarowych. Jeśli są one mocne, z dobrą kością i prawidłowym przyzębiem, konstrukcja może działać latami. Gdy jednak filary mają rozległe wypełnienia, przebyte leczenie kanałowe czy utratę kości, most może je przeciążyć. Pęknięcia korzeni, obluzowanie koron, próchnica wtórna pod koroną – to typowe powikłania przy źle dobranych mostach.
Implant przenosi obciążenie na kość w miejscu brakującego zęba. To z jednej strony ogromny plus – kość zachowuje swoją funkcję i nie zanika tak szybko. Z drugiej strony wymagane jest wystarczające podparcie kostne. Jeśli kość jest cienka, gąbczasta lub objęta procesem zapalnym, implant może się nie zintegrować lub po czasie stracić stabilność. Biomechanika implantu jest korzystniejsza dla sąsiednich zębów, ale wymaga dobrej jakości „podłoża” kostnego.
Czas leczenia i liczba wizyt – skrótowe porównanie
Leczenie mostem zwykle przebiega szybciej. Po oszlifowaniu zębów i pobraniu wycisków (lub skanie) pacjent otrzymuje koronę tymczasową. Po kilku dniach do dwóch tygodni zakładany jest gotowy most. Cały proces może zamknąć się w 2–3 wizytach, jeśli nie są potrzebne dodatkowe procedury (np. leczenie kanałowe filarów).
Implanty wymagają czasu na integrację z kością. Od wszczepienia implantu do obciążenia go koroną mija zazwyczaj kilka miesięcy (zależnie od lokalizacji, jakości kości i zastosowanej techniki). W tym okresie pacjent może korzystać z uzupełnień tymczasowych, ale finalna praca protetyczna pojawia się później. Liczba wizyt jest też większa: konsultacja i planowanie, zabieg chirurgiczny, odsłonięcie implantu, pobranie wycisków / skan i montaż korony.
„Implant zawsze lepszy niż most” – kiedy to nieprawda
Popularna opinia, że „implant to złoty standard i zawsze jest lepszy niż most”, ma mocne ograniczenia. Są sytuacje, w których implant jest nadmiernie inwazyjnym, ryzykownym lub po prostu nieoptymalnym rozwiązaniem. Dotyczy to np. pacjentów z niekontrolowaną cukrzycą, przyjmujących niektóre leki przeciwresorpcyjne, ciężkich palaczy z aktywną chorobą przyzębia czy osób z poważnymi obciążeniami ogólnymi.
Jeśli interesują Cię konkrety i przykłady, rzuć okiem na: Zęby a nawyk „kawy po kawie” – kiedy zaczyna się problem?.
Nawet przy dobrym stanie zdrowia ogólnego implant może być przesadą, gdy zęby sąsiednie są już znacznie zniszczone i wymagają koron. W takim scenariuszu i tak trzeba je opracować, a most umożliwia rozwiązanie problemu trzema koronami w jednym czasie i niższym kosztem. Kontrariańsko: czasem „bardziej nowoczesne” rozwiązanie nie jest mądrzejsze – szczególnie jeśli wymaga rozległych augmentacji kości tylko po to, aby uniknąć koron na i tak uszkodzonych zębach.
Istnieje też grupa pacjentów, dla których przewlekła higiena wokół implantów jest realnym wyzwaniem. Brak motywacji do dokładnego czyszczenia może prowadzić do periimplantitis (zapalenia tkanek wokół implantu). W takich przypadkach dobrze zaprojektowany most na zębach, które i tak trzeba było opracować, bywa bezpieczniejszy długoterminowo.
Kiedy most ma sens – sytuacje, w których to rozsądna decyzja
Braki pojedyncze i mnogie – gdzie kończy się sensowność mostu
Most protetyczny jest przewidywalnym rozwiązaniem przy pojedynczych brakach zębowych oraz krótkich brakach między zębami (np. dwa brakujące zęby pomiędzy trzema mocnymi filarami). Konstrukcja dwu- lub trzyprzęsłowa (czyli z jednym lub dwoma „sztucznymi” zębami) oparta na stabilnych filarach może funkcjonować bez problemów przez wiele lat.
Problematyczne stają się natomiast długie mosty obejmujące wiele brakujących zębów, oparte na niewielkiej liczbie filarów, szczególnie w odcinku bocznym. Taka dźwignia powoduje duże siły działające na zęby podporowe i zwiększa ryzyko ich uszkodzenia. Most jest też mało przewidywalny przy tzw. brakach skrzydłowych, gdy z jednej strony luki nie ma zęba, który mógłby pełnić rolę filaru – wówczas rozwiązanie implantologiczne jest zazwyczaj bezpieczniejsze biomechanicznie.
Warto krytycznie spojrzeć na propozycję rozległego mostu obejmującego kilka zębów bez przerwy. Jeśli każdy z filarów wymaga leczenia kanałowego i ma umiarkowany zanik kości, cała konstrukcja staje się systemem zależnym od najsłabszego ogniwa. Lepiej wtedy rozważyć kombinację implantów i mniejszych mostów lub protezę, zamiast inwestować w jeden długi most o wątpliwej trwałości.
Zęby filarowe już leczone – dlaczego most bywa logiczny
Najbardziej racjonalne sytuacje dla mostu to te, w których zęby sąsiednie luki i tak wymagają koron protetycznych. Jeśli ząb ma rozległe wypełnienie, jest po leczeniu kanałowym lub ma pęknięte ściany, oszlifowanie go pod koronę nie jest dodatkową „krzywdą”, tylko elementem koniecznej odbudowy. W takim przypadku rozciągnięcie rekonstrukcji na lukę i wykonanie mostu jest rozwiązaniem ekonomicznym i biologicznie akceptowalnym.
Przeciążone, „słabe” filary – kiedy most robi więcej szkody niż pożytku
Częsty błąd to budowanie mostu na zębach, które ledwo spełniają kryteria filarów. Na zdjęciu radiologicznym wygląda to jeszcze akceptowalnie, ale klinicznie widać: krótkie korzenie, ubytek kości, stare, nieszczelne wypełnienia. Taki ząb może funkcjonować jako pojedyncza korona, lecz jako filar kilkuprzęsłowego mostu staje się „pracującym ponad siły” elementem układu.
W praktyce kończy się to często tak samo: po kilku latach jeden z filarów pęka lub traci podparcie kostne, a pacjent traci nie tylko przęsło nad luką, lecz także ząb, który wcześniej mógłby jeszcze posłużyć. Z długofalowej perspektywy jeden przeciążony most może zainicjować lawinę kolejnych braków.
Bezpieczniejsze podejście przy wątpliwych filarach to:
- zmniejszenie rozpiętości mostu (np. podział braków na dwie krótsze konstrukcje),
- połączenie mostu z implantem – implant przejmuje część obciążenia, filary zębowe „oddychają”,
- zastosowanie protezy szkieletowej zamiast długiego mostu na granicznych filarach.
Paradoksalnie, czasem lepszym wyborem jest od razu usunięcie bardzo słabego „filaru z uprzejmości” i oparcie rozwiązania na pozostałych, silniejszych zębach plus jednym implancie, zamiast kurczowego bronienia każdego naturalnego zęba za cenę przeciążenia całej konstrukcji.
Mosty adhezyjne (tzw. Maryland, motylkowe) – kusząco mało inwazyjne, ale nie dla każdego
Mosty adhezyjne, przyklejane do powierzchni zębów sąsiednich za pomocą skrzydełek, jawią się jako idealny kompromis: uzupełniają lukę bez agresywnego szlifowania. Dobrze zaprojektowane, przy małych siłach żucia, potrafią być zaskakująco trwałe. Mają jednak konkretny profil pacjenta:
- pojedynczy brak w odcinku przednim (np. jedynka, dwójka),
- zachowane, zdrowe zęby sąsiednie o dużej powierzchni szkliwa,
- brak głębokiego zgryzu i parafunkcji (zaciskanie, bruksizm),
- dobrze ustawione zęby – bez rotacji i dużych wychyleń.
Poza tym „oknem wskazań” most adhezyjny zamienia się w rozwiązanie tymczasowe: odpada, obluzowuje się, wymaga częstych rekolejek u dentysty. Sprawdza się jako etap przejściowy przed implantem (np. u młodych dorosłych, u których nie zakończył się jeszcze wzrost kości) albo jako kompromis u osób, które nie mogą mieć zabiegu chirurgicznego. Jako docelowy „koń pociągowy” dla strefy bocznej czy w trudnym zgryzie – zwykle przegrywa z klasycznym mostem lub implantem.
Aspekt finansowy – kiedy „tańszy most” wychodzi drożej
Różnica cenowa między mostem a implantem z koroną bywa argumentem rozstrzygającym na rzecz mostu. Problem w tym, że porównuje się często koszt wejścia, a nie koszt cyklu życia całego rozwiązania. Przykładowo:
- most na dwóch zdrowych zębach wymaga ich oszlifowania i często leczenia kanałowego w przyszłości,
- po 10–15 latach, gdy dojdzie do próchnicy pod koronami, cała konstrukcja wymaga wymiany, czasem razem z jednym z filarów,
- powstały większy ubytek może wymagać już implantów i bardziej złożonej protetyki.
Implant z koroną jest droższy na starcie, ale nie zużywa zasobów sąsiednich zębów. Gdy korona się zużyje, można ją wymienić, pozostawiając implant w kości. W bilansie 20–30 lat nie jest rzadkością, że rozwiązanie implantologiczne wygrywa ekonomicznie, bo „nie zużywa” kolejnych zębów.
Realny dylemat finansowy pojawia się tam, gdzie zęby sąsiednie i tak wymagają koron. Wtedy most jest nie tylko tańszy na wejściu, ale też nie generuje dodatkowych strat biologicznych. Natomiast w sytuacji dwóch zdrowych filarów i jednej luki, „oszczędność” na implancie jest pozorna – przesuwa jedynie koszt w czasie i powiększa jego skalę.
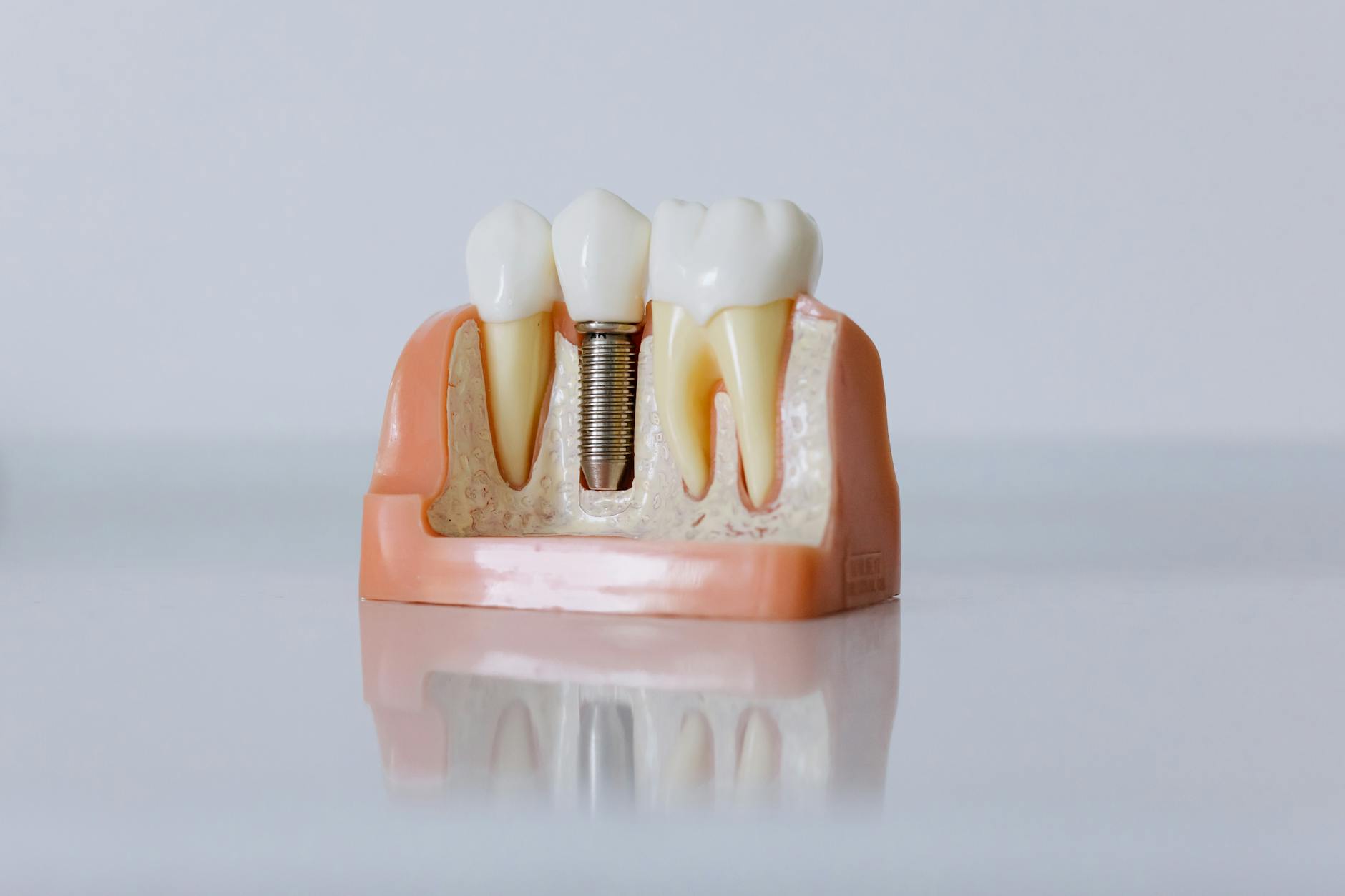
Kiedy implant jest lepszym wyborem – tam, gdzie most „kaleczy” zdrowe zęby
Jedna luka między dwoma zdrowymi zębami – książkowa sytuacja dla implantu
Jeżeli po ekstrakcji pozostały po obu stronach:
- zęby z niewielkimi wypełnieniami lub wręcz nienaruszone,
- prawidłowa wysokość i gęstość kości w obrębie luki,
- dobry stan przyzębia (brak aktywnej paradontozy),
to implant jest najprostszym sposobem na przywrócenie „status quo” – zastępuje tylko to, co zostało utracone. Filarami stają się kość i tkanki wokół implantu, a sąsiednie zęby nie wchodzą do układu nośnego. Biologicznie to sytuacja najbardziej zbliżona do pierwotnego stanu, zanim doszło do utraty zęba.
Most w takim układzie oznacza poświęcenie zdrowej struktury szkliwa i zębiny dwóch zębów, które mogłyby funkcjonować samodzielnie przez długie lata. To klasyczny przykład, gdy „tańsze” rozwiązanie jest jednoznacznie gorsze biologicznie, jeśli pacjent może przyjąć zabieg chirurgiczny.
Braki skrzydłowe – gdy brakuje tylnego filaru
W przypadku braków skrzydłowych (np. brak ostatnich trzonowców po jednej stronie) implant wchodzi często w miejsce „ostatniej deski ratunku”. Mosty oparte tylko na zębach przed luką działają jak dźwignia – filar pracuje jak przegub, a przęsło „wiszące” na końcu przenosi ogromne siły.
Próby podpierania takich mostów na słabych premolarach kończą się często:
- rozchwianiem zęba filarowego,
- pęknięciami korzeni,
- odcementowywaniem się mostu pod obciążeniem.
Implant osadzony w miejscu jednego z brakujących trzonowców przywraca punkt podparcia i eliminuje dźwignię. W wielu przypadkach sensowne jest wprowadzenie dwóch implantów (np. w miejsce pierwszego i drugiego trzonowca) zamiast konstruowania kombinacji: długi most na jednym filarze + proteza częściowa.
Pacjenci młodzi – ochrona struktury zębów na dekady
U osób w wieku 20–40 lat każda interwencja w naturalną strukturę zęba „liczy się podwójnie”: ząb musi funkcjonować jeszcze dziesiątki lat. Oszlifowanie zdrowych zębów pod most może doprowadzić do:
- nadwrażliwości, która ciągnie się miesiącami,
- obumarcia miazgi i konieczności leczenia kanałowego po kilku latach,
- większej podatności na próchnicę wtórną przy brzeżach koron.
Implant w tej grupie wiekowej chroni te „rezerwy” biologiczne. Nawet jeśli za 20 lat trzeba będzie wymienić koronę czy przeprowadzić regenerację kości, sąsiednie zęby nadal pozostają w znacznej mierze nienaruszone. To podejście długoterminowe, nie tylko „na teraz” – szczególnie ważne u osób, które dbają o zęby i realnie planują zachować swoje uzębienie na bardzo długo.
Estetyka strefy uśmiechu – kiedy implant daje więcej swobody
W odcinku przednim (szczególnie górne jedynki i dwójki) implanty dają większą kontrolę nad:
- kształtem i profilem wyłaniania korony z dziąsła,
- podparciem dla brodawek dziąsłowych (małe trójkąciki między zębami),
- symetrią linii dziąsła względem sąsiednich zębów.
Odpowiednio zaprojektowany implant, z dobrze ukształtowanym łącznikiem, pozwala odtworzyć naturalny kontur tkanek miękkich. Most w tej strefie często wymaga „oszukiwania” kształtu przęsła, aby wypełnić przestrzeń nad zanikiem kości – co nie zawsze daje idealny, naturalny efekt.
Kontrariański wyjątek: gdy zanik kości i dziąseł jest bardzo zaawansowany, a pacjent odrzuca rozległe zabiegi regeneracyjne, dobrze zaprojektowany most (czasem z różową ceramiką imitującą dziąsło) bywa estetycznie stabilniejszy niż implant w skrajnie zredukowanej kości. Wtedy implant nie jest „złotym standardem”, tylko wymuszałby kompromisowy profil estetyczny lub wiele dodatkowych operacji.
Zdrowie ogólne, kość, dziąsła – kto w ogóle może mieć implanty, a kto lepiej nie
Choroby ogólne – kiedy implanty są ryzykiem, a nie inwestycją
Nie wszystkie przeciwwskazania do implantów są absolutne, ale pewne stany zdecydowanie podnoszą ryzyko niepowodzenia. Do kluczowych należą:
- niekontrolowana cukrzyca – zaburza gojenie i zwiększa ryzyko infekcji,
- zaawansowana osteoporoza leczona bisfosfonianami lub denosumabem (szczególnie dożylnie) – podwyższone ryzyko martwicy kości,
- ciężkie choroby układu krążenia w fazie niestabilnej (świeży zawał, niestabilna dusznica),
- choroby nowotworowe w trakcie radioterapii w obrębie głowy i szyi,
- silna immunosupresja (np. po przeszczepach narządów).
W wielu tych przypadkach można rozważyć leczenie implantologiczne po ustabilizowaniu choroby i w ścisłej współpracy z lekarzem prowadzącym. Jednak „standardowy” schemat: szybki implant, później korona – nie jest tu odpowiedni. Most lub proteza mogą wtedy być rozwiązaniem bezpieczniejszym, choć mniej idealnym z punktu widzenia biomechaniki.
Paradontoza a implanty – to nie zawsze prosta wymiana „ząb za śrubę”
Pacjent z zaawansowaną chorobą przyzębia często myśli: „stracę te zęby, wkręcą mi implanty, będę miał spokój”. Problem w tym, że przy paradontozie mamy do czynienia z ogólnym profilem zapalnym i specyficzną florą bakteryjną. Jeśli nie opanuje się aktywnego zapalenia, implanty mogą powtórzyć los naturalnych zębów: pojawi się periimplantitis, zanik kości wokół implantów i ich utrata.
Bezpieczniejsza sekwencja to:
- stabilizacja choroby przyzębia (skalingi, kiretaże, modyfikacja nawyków, szynowanie, jeśli potrzeba),
- okres obserwacji z poprawą higieny i kontrolą stanu dziąseł,
- dopiero potem planowanie implantów, często w ograniczonej liczbie i w strategicznych miejscach.
U części pacjentów z bardzo rozległym zanikiem kości i niską przewidywalnością utrzymania higieny rozsądniejsze bywa połączenie kilku implantów pod protezę typu overdenture zamiast „pełnej orkiestry” – wielu implantów pod rozległe mosty stałe. Mniej elementów to często mniejsze pole do rozwinięcia się stanu zapalnego.
Po więcej kontekstu i dodatkowych materiałów możesz zerknąć na Stombis.pl – Dentysta, Stomatologia i Porady o Zdrowych Zębach.
Palenie, higiena, styl życia – czynniki, które rujnują statystyki
Palenie samo w sobie nie jest absolutnym przeciwwskazaniem do implantów, ale w połączeniu z:
- niedokładną higieną,
- aktywną chorobą przyzębia,
- brakiem regularnych kontroli,
dramatycznie obniża ich przeżywalność. Osoba, która pali paczkę dziennie i myje zęby „kiedy sobie przypomni”, będzie znacznie bezpieczniejsza z dobrze utrzymanym mostem lub nawet protezą szkieletową niż z rozbudowaną pracą na implantach. Implant nie jest niezniszczalny – wymaga więcej dyscypliny higienicznej niż niejeden naturalny ząb.
Przykładowo, pacjent po czterdziestce, z lekką paradontozą i nałogowym paleniem, ale bardzo zmotywowany do higieny i wizyt kontrolnych, może z powodzeniem nosić implanty. Natomiast trzydziestolatek, który żyje „w biegu”, je głównie na mieście, pali okazjonalnie, a do dentysty trafia dopiero z bólem – biologicznie lepiej zniesie klasyczny most niż niepielęgnowane implanty.
Jakość i ilość kości – kiedy augmentacja ma sens, a kiedy staje się sztuką dla sztuki
Implant potrzebuje odpowiedniej objętości i gęstości kości. W strefie estetycznej (górne siekacze) nawet kilka milimetrów zaniku w wymiarze poziomym może wymagać augmentacji (regeneracji kości), przeszczepu łącznotkankowego lub podniesienia dna zatoki w strefie bocznej szczęki. Te procedury są cenne, ale nie u każdego pacjenta spełnią oczekiwania.
Rozsądny próg to pytanie: czy ryzyko i koszty dodatkowych zabiegów są proporcjonalne do zysku biologicznego i estetycznego względem dobrze zaprojektowanego mostu lub protezy? Przykładowe scenariusze:
- augmentacja ma sens: u zdrowej osoby niepalącej, z lokalnym zanikiem po urazie, w strefie estetycznej, z wysokimi oczekiwaniami co do wyglądu,
- augmentacja wątpliwa: u pacjenta z licznymi obciążeniami ogólnymi, palącego, z bardzo rozległym zanikiem kości, jeśli alternatywą jest stabilna proteza na kilku implantach w obszarach z lepszą kością,
Most jako „prostsza biologia”, ale większa ingerencja w ząb
Przy klasycznym moście cała ingerencja biologiczna koncentruje się na zębach filarowych i przydziąsłowych częściach przęsła. Nie ma gojenia kości, nie ma śruby wprowadzanej do organizmu, nie ma ryzyka odrzutu w sensie immunologicznym. Za to jest duża, jednorazowa ingerencja mechaniczna w twarde tkanki zębów.
To rozwiązanie względnie przewidywalne, jeśli:
- zęby filarowe mają zdrowe korzenie i dobrą długość korzeni,
- kość wokół nich jest stabilna,
- pacjent akceptuje, że w razie powikłań dotyczących jednego filaru często trzeba wymienić cały most.
Przy prawidłowo wykonanym oszlifowaniu, dobrej jakości cementowaniu i kontrolowanej okluzji, most potrafi pracować wiele lat. Biologiczna cena to jednak bezpowrotne usunięcie części zdrowych tkanek zęba, i to często sporej objętości.
Obciążenie zębów filarowych – jak daleko można przesadzić
Technicznie most jest próbą „zrobienia na skróty”: dwa (czasem trzy) filary mają przejąć obciążenie za brakujący ząb czy zęby. Jeśli proporcje są rozsądne (np. przęsło jednozębowe przy dwóch mocnych trzonowcach), konstrukcja jest stabilna. Problemy zaczynają się wtedy, gdy:
- przęsło jest zbyt długie w stosunku do liczby i jakości filarów,
- jeden z filarów jest już endodontycznie leczony i osłabiony,
- pacjent ma parafunkcje (np. zgrzytanie, zaciskanie zębów), które wielokrotnie zwiększają siły.
Popularna rada „zróbmy dłuższy most, żeby uniknąć implantów” bywa słuszna tylko chwilowo. Po kilku latach pojawia się rozchwianie filaru, pęknięcie korzenia lub odcementowanie pracy. W takiej sytuacji pierwotny problem pojedynczego braku zamienia się w problem utraty filaru i rozległej rekonstrukcji całego łuku. Kontrariańskie podejście: czasem lepszy jest krótszy most plus mała, dobrze zaprojektowana proteza częściowa niż jeden monstrualny most „od trójki do siódemki”.
Higiena pod mostem – kwestia kształtu, a nie tylko „chęci pacjenta”
Nawet najbardziej zmotywowany pacjent nie oczyści skutecznie mostu, jeśli konstrukcja jest nieprzemyślana. Kluczowe są:
- przestrzeń pod przęsłem – czy da się wprowadzić nitkę, szczoteczkę międzyzębową, irygator,
- kształt punktów stycznych – czy nie tworzą nieosiągalnych „półek” i nisz,
- gładkość i wypolerowanie ceramiki lub kompozytu przydziąsłowo.
U pacjentów z gęstą śliną, skłonnością do kamienia i słabszą motoryką (np. starsze osoby, pacjenci po udarach) projektuje się czasem przęsła bardziej „odciążone”, z większym prześwitem od strony językowej lub podniebiennej. To pogarsza nieco estetykę, ale znacząco ułatwia utrzymanie czystości. Standardowa rada „pacjent musi dokładnie czyścić most” działa tylko wtedy, gdy dentysta daje mu ku temu narzędzie w postaci sensownego kształtu konstrukcji.
Stan przyzębia a most – kiedy to sensowne, a kiedy ryzykowne
Most w ustach z uogólnioną chorobą przyzębia może albo pomagać, albo szkodzić. Pomaga, gdy:
- filarami są zęby już ustabilizowane, z minimalną ruchomością,
- most pełni dodatkowo funkcję szyny – wiąże ruchome zęby w zwartą konstrukcję,
- prześwity pod przęsłem są tak dobrane, że nie gromadzą nadmiaru płytki.
Szkodzi, gdy mocno rozchwiane zęby próbuje się „usztywnić” ciężką pracą, bez kontroli stanu zapalnego i bez realnych szans na higienę. Taki most maskuje problem tylko wizualnie. Biologicznie ruchomość rozkłada się wówczas na większą liczbę korzeni, przyspieszając zanik kości. Alternatywą w zaawansowanej paradontozie bywa celowe usunięcie części najbardziej zniszczonych zębów, wprowadzenie kilku implantów w lepszych obszarach kości i oparcie na nich lekkiej protezy zamiast rozległego mostu na „kołysce”.
Materiały mostów – metal, ceramika, cyrkon i ich konsekwencje
Dobór materiału w moście to nie tylko kwestia estetyki, lecz także zachowania tkanek i trwałości:
- Mosty metal-porcelana (licowane ceramiką) – przewidywalne, wytrzymałe, z długoletnią historią. Mogą powodować ciemniejszą linię przydziąsłową przy cienkim biotypie dziąsła, ale technicznie dobrze znoszą obciążenia w odcinkach bocznych.
- Mosty pełnoceramiczne (np. cyrkonowe) – świetna estetyka, wysoka sztywność. Przy niewłaściwym projektowaniu mogą przenosić bardzo sztywne obciążenia na filary, co przy parafunkcjach kończy się pęknięciami korzeni. W odcinku przednim to często wybór nr 1, w bocznym – trzeba rozważyć siły zgryzowe.
- Mosty kompozytowe na podbudowie metalowej lub włóknistej – często jako rozwiązania tymczasowe lub średnioterminowe. Mniej inwazyjne finansowo, ale wymagają dokładniejszej kontroli i częstszych napraw.
W praktyce pacjentowi z silnym zgryzem, bruksizmem i niskim progiem bólu korzeniowego bezpieczniej zaproponować metal-porcelanę w bocie niż ultratwardy, pełnoceramiczny most na słabych filarach. Estetyka bywa tu drugorzędna wobec ryzyka pęknięć.
Powikłania typowe dla mostów – co się psuje i w jakiej kolejności
Jeśli spojrzeć na kilkunastoletnie mosty w ustach pacjentów, problemy powtarzają się w dość przewidywalny sposób:
- Próchnica brzeżna – podciekający cement, nieszczelny brzeg korony, demineralizacja szkliwa przy granicy. Z zewnątrz most może wyglądać dobrze, a pod spodem ząb filarowy jest już znacznie zniszczony.
- Zapalenie dziąseł wokół filarów – zła higiena pod przęsłem, brak nitkowania, odkładanie się kamienia. Początkowo krwawienie, potem zanik brodawek i cofanie się linii dziąsła.
- Odcementowanie mostu – często po kilku latach, gdy cement osłabnie, a ząb minimalnie zmieni pozycję. Czasem to „bezpiecznik” chroniący przed pęknięciem korzenia, ale wymaga szybkiej reakcji, by nie dopuścić do wtórnej próchnicy.
- Pęknięcia ceramiki – szczególnie w miejscach nadmiernie obciążanych. Nie zawsze trzeba wymieniać cały most; punktowe naprawy kompozytem bywają zaskakująco trwałe, jeśli są wykonane świadomie.
Jeśli pacjent akceptuje regularne kontrole co 6–12 miesięcy, wiele z tych problemów da się wyłapać w fazie odwracalnej. Najbardziej destrukcyjna kombinacja to: brak kontroli + duże przęsło + zlekceważone pierwsze objawy bólu czy nadwrażliwości.
Most jako rozwiązanie tymczasowe przed implantami – kiedy ma sens
Most nie musi być decyzją „na całe życie”. U młodych pacjentów z urazami czy brakami w strefie estetycznej bywa używany jako most tymczasowy na kilka lat, do czasu:
- zakończenia wzrostu kości (istotne przy planowaniu implantów w odcinku przednim),
- ustabilizowania choroby ogólnej,
- zebrania odpowiedniej objętości kości po zabiegach regeneracyjnych.
Kontrariański wniosek: zamiast wieloletniego „trwania” na ruchomej protezce, czasem lepiej jest świadomie poświęcić minimalnie zniszczone zęby pod oszczędny most, z góry planując, że za kilka lat zostanie on zastąpiony implantem, a zęby filarowe otrzymają indywidualne korony. Warunek – plan biologiczny musi być przemyślany od początku, a nie dostosowywany „po fakcie” do przypadkowo wykonanej pracy.
Mosty adhezyjne (tzw. Maryland, mosty na skrzydełkach) – mniej inwazyjne, ale nie dla każdego
Na granicy między „klasycznym” mostem a implantem stoją mosty adhezyjne. Zamiast pełnego oszlifowania filarów, przykleja się do ich językowych lub podniebiennych powierzchni metalowe lub cyrkonowe skrzydełka. Biologicznie to znacznie łagodniejsza interwencja, szczególnie w odcinku przednim u młodych pacjentów.
Ich ograniczenia są jednak konkretne:
Jeśli chcesz pójść krok dalej, pomocny może być też wpis: Kontrola po leczeniu kanałowym: dlaczego nie wolno jej odkładać.
- nie nadają się na długie przęsła – zwykle zastępują pojedynczy siekacz lub kieł,
- wymagają bardzo stabilnego zgryzu, bez silnych kontaktów siecznych i parafunkcji,
- są wrażliwe na odklejenia – statystyki są dobre, ale wciąż gorsze niż przy klasycznym moście czy implancie.
To dobry wybór przejściowy np. dla nastolatka po utracie jedynki w wyniku urazu, gdy nie można jeszcze wprowadzić implantu z powodu trwającego wzrostu. Zły wybór dla bruksisty z silnym zgryzem, który w nocy „przejedzie” po takim skrzydełku z siłą kilku implantów naraz.
Mosty w połączeniu z protezami – kompromisy, które działają lepiej niż ich reputacja
Wielu pacjentów słysząc „proteza”, od razu reaguje negatywnie. Tymczasem połączenie krótkich mostów stałych z małą, dobrze dopasowaną protezą szkieletową bywa biologicznie rozsądniejsze niż forsowanie rozległych mostów na granicy możliwości filarów.
Przykład z praktyki: pacjent z zachowanymi czterema trzonowcami i kilkoma siekaczami, reszta zębów w złym stanie. Zamiast próbować zbudować gigantyczny most od jednego kąta łuku do drugiego, można:
- oprzeć krótkie mosty na stabilnych trzonowcach,
- uzupełnić braki w odcinkach frontowych lekką protezą szkieletową,
- zaplanować 1–2 implanty w strategicznych miejscach, jeśli kość i stan ogólny na to pozwalają.
To „hybrydowe” podejście wymaga nieco więcej logistyki, ale długoterminowo chroni tkanki naturalne przed przeciążeniem i pozwala elastycznie reagować na zmiany – np. utratę jednego z filarów bez konieczności demontażu wszystkiego.
Most a implant w tej samej jamie ustnej – jak uniknąć konfliktu biomechanicznego
Coraz częściej pacjenci mają mieszane rekonstrukcje: część braków uzupełniają implanty, inne – mosty. Techniczny błąd, który nadal się zdarza, to sztywne łączenie implantów z zębami w jednej pracy. Ząb ma fizjologiczną ruchomość, implant jest praktycznie nieruchomy – różnica kilku dziesiątych milimetra wystarczy, by w dłuższej perspektywie pojawiły się przeciążenia, pęknięcia śrub lub utrata kości wokół implantu.
Bezpieczniej:
- projektować osobne mosty na zębach i osobne prace na implantach,
- jeśli łączy się implanty między sobą, robić to w przemyślanych blokach o podobnej długości korzeni (w tym wypadku „korzeni tytanowych”),
- utrzymywać możliwie równomierne kontakty zgryzowe, bez „punktów dominujących” na jednym filarze.
Popularna obietnica „zrobimy jedną dużą pracę, będzie wygodniej” nie działa, jeśli ignoruje się różnice biologiczne między zębem a implantem. Czasem dwie mniejsze prace, wymagające nieco więcej precyzji przy czyszczeniu, są bezpieczniejsze niż jedna wielka konstrukcja łącząca wszystko na siłę.
Techniczne i biologiczne plusy i minusy mostu
Plusy mostu – tam, gdzie działa jak „naprawa szkieletu”, a nie jego przeciążenie
Kluczowe zalety mostu uwidaczniają się w konkretnych scenariuszach klinicznych:
- Szybki efekt funkcjonalny i estetyczny – po przygotowaniu filarów i wykonaniu pracy w laboratorium pacjent w krótkim czasie odzyskuje żucie i uśmiech, bez długiej fazy gojenia kości.
- Brak zabiegu chirurgicznego w kości – ważne u pacjentów bojących się operacji, z przeciwwskazaniami do zabiegów chirurgicznych lub przyjmujących leki komplikujące gojenie.
- Przewidywalność na zębach już leczonych – jeśli filary i tak wymagają koron (np. po rozległych wypełnieniach czy leczeniu kanałowym), most nie niszczy dodatkowo zdrowej struktury, a łączy konieczną ochronę tych zębów z uzupełnieniem braku.
- Możliwość szynowania przy paradontozie – dobrze zaprojektowany most potrafi ustabilizować lekko ruchome zęby, poprawiając komfort gryzienia.
W tych przypadkach most „wpisuje się” w istniejącą sytuację biologiczną zamiast ją sztucznie eskalować. Działa jak solidna orteza dla już osłabionego odcinka układu żucia.
Minusy mostu – konsekwencje, które widać dopiero po latach
Wadą mostu nie jest to, że „się psuje” – psuje się każdy biomateriał. Problemem jest sposób, w jaki most wchodzi w interakcję z tkankami:
Najczęściej zadawane pytania (FAQ)
Co jest lepsze: most protetyczny czy implant?
Nie ma jednej odpowiedzi „dla wszystkich”. Implant jest bliższy naturalnemu zębowi – nie wymaga szlifowania sąsiadów i przenosi siły żucia bezpośrednio na kość, spowalniając jej zanik. Most opiera się na zębach po obu stronach luki, które trzeba oszlifować (często bezpowrotnie uszkadzając zdrowe szkliwo), ale daje szybszy efekt i bywa tańszy w krótkiej perspektywie.
Implant lepiej sprawdza się u osób z dobrą ilością i jakością kości, przy pojedynczych brakach i gdy zęby sąsiednie są zdrowe. Most bywa rozsądnym wyjściem, gdy zęby obok luki i tak wymagają koron (np. są po leczeniu kanałowym), gdy są przeciwwskazania do zabiegu chirurgicznego lub pacjent nie akceptuje dłuższego procesu leczenia.
Po jakim czasie od usunięcia zęba trzeba uzupełnić lukę?
Najbezpieczniej zaplanować docelowe uzupełnienie w pierwszym roku po ekstrakcji. Wtedy kość w miejscu usuniętego zęba jeszcze nie uległa dużemu zanikowi, łatwiej więc wprowadzić implant bez dodatkowych zabiegów, a sąsiednie zęby nie zdążyły się mocno przechylić.
Popularne podejście „poczekam, aż będzie naprawdę źle” zwykle działa przeciwko pacjentowi: po kilku latach braku zęba trzeba prostować zgryz, budować kość, robić rozleglejsze prace. Wyjątkiem są np. ósemki czy pojedyncze odcinkowe braki w głębokim odcinku bocznym przy stabilnym zgryzie – tam świadome odroczenie może być akceptowalne, ale po ocenie lekarza, a nie „na oko”.
Czy zawsze trzeba uzupełniać brak jednego zęba trzonowego?
Jeden brakujący trzonowiec z tyłu, przy zachowanych stabilnych kontaktach zgryzowych, nie zawsze musi być natychmiast uzupełniany. U części pacjentów łuk zębowy radzi sobie przez jakiś czas bez większych konsekwencji funkcjonalnych – szczególnie gdy reszta uzębienia jest zdrowa i nie ma nawyku silnego zaciskania.
Ryzyko rośnie, gdy: brakuje kilku zębów po jednej stronie, ząb przeciwstawny zaczyna się wysuwać w lukę, pojawiają się bóle mięśni, trzaski w stawie lub ścieranie zębów po „zdrowszej” stronie. Wtedy odkładanie decyzji prowadzi prosto do jednostronnego gryzienia i przeciążeń, które trudniej odwrócić niż od razu uzupełnić jeden ząb.
Czy most protetyczny niszczy sąsiednie zęby?
Most wymaga oszlifowania zębów filarowych – usuwa się warstwę szkliwa, a często także część zębiny. To ingerencja nieodwracalna. Zęby pod mostem zwykle trzeba leczyć kanałowo, lub przynajmniej liczyć się z takim ryzykiem w przyszłości, bo po oszlifowaniu są bardziej podatne na podrażnienie miazgi.
Paradoks polega na tym, że most ma „ratować” sytuację po utracie jednego zęba, a czasem po kilku latach traci się któryś filar z powodu próchnicy wtórnej, pęknięcia korzenia czy choroby przyzębia. Dlatego most ma największy sens wtedy, gdy zęby sąsiednie i tak wymagają koron lub rozległej odbudowy – wtedy „przy okazji” wykorzystuje się je jako filary zamiast poświęcać całkiem zdrowe zęby.
Czy implant zapobiega zanikowi kości po usunięciu zęba?
Implant nie zatrzymuje zaniku kości w 100%, ale znacząco go spowalnia. Dzięki temu, że przenosi siły żucia na kość, ta „ma co robić” i nie ulega tak szybkiej redukcji jak w przypadku pozostawienia pustej luki czy mostu, który nie obciąża kości w miejscu brakującego zęba.
Jeśli jednak implant wstawia się dopiero po kilku latach od ekstrakcji, często najpierw trzeba odbudować utraconą objętość kości (augmentacja, podniesienie dna zatoki itp.). To właśnie przykład, kiedy popularne „poczekam, aż zbiorę pieniądze” działa przeciwko pacjentowi – późniejszy zabieg bywa droższy, dłuższy i bardziej skomplikowany niż wcześniejsze, prostsze wszczepienie.
Czy można normalnie gryźć tylko jedną stroną, jeśli po drugiej mam braki zębów?
Organizm przez jakiś czas „wytrzyma” jednostronne żucie, ale to rozwiązanie tymczasowe. Ciągłe obciążanie jednej strony prowadzi do przeciążenia stawu skroniowo-żuchwowego, mięśni tej strony, szybszego ścierania zębów i pęknięć szkliwa. Pojawiają się typowe objawy: trzaski w stawie, bóle przy szerokim otwieraniu ust, bóle głowy czy karku.
Jeśli brakuje kilku zębów trzonowych po jednej stronie, zamiast godzić się na lata „przeżuwania na lewo/prawo”, lepiej rozważyć stopniowe uzupełnianie braków (np. najpierw kluczowy ząb filarowy, potem reszta). To często tańsze biologicznie niż późniejsza odbudowa zniszczonej „przepracowanej” strony.
Czy strach przed zabiegiem to dobry powód, żeby wybrać most zamiast implantu?
Strach jest zrozumiały, ale bywa złym doradcą. Zabieg implantacji jest inwazyjny, jednak najczęściej krótszy i mniej bolesny po zabiegu niż skomplikowane usuwanie zęba. W zamian oszczędza się sąsiednie zęby, co w dłuższej perspektywie ma znaczenie większe niż jednorazowy dyskomfort.
Jeśli lęk jest głównym powodem odrzucenia implantów, warto omówić z lekarzem: znieczulenie, sedację, podział leczenia na etapy oraz alternatywne scenariusze „na wypadek, gdyby coś poszło nie tak”. Dopiero zestawienie realnych ryzyk obu opcji (most vs implant) pozwala podjąć świadomą decyzję, a nie wybierać krótszą drogę tylko dlatego, że „mniej straszy”.
Co warto zapamiętać
- Pojedyncza „dziura po zębie” rzadko jest obojętna – zęby sąsiednie przechylają się w stronę luki, a ząb przeciwstawny wysuwa się z kości, co po latach psuje zgryz, przyspiesza starcie szkliwa i utrudnia higienę.
- Zanik kości po ekstrakcji jest nieunikniony: im dłużej czekasz, tym mniej kości zostaje na implant, częściej potrzebna jest augmentacja, a efekt estetyczny (szczególnie w strefie uśmiechu) bywa trudniejszy do osiągnięcia.
- Braki kilku zębów po jednej stronie wymuszają jednostronne gryzienie, co przeciąża mięśnie, staw skroniowo-żuchwowy i zęby tej strony – po latach może to oznaczać trzaski w stawie, bóle głowy i konieczność rozległych rekonstrukcji, a nie pojedynczej pracy.
- Konsekwencje braków są też psychologiczne: od unikania uśmiechu i zdjęć po lęk przed jedzeniem w towarzystwie; stałe uzupełnienie (most lub implant) często bardziej „leczy” pewność siebie niż samą funkcję żucia.
- Odkładanie odbudowy ma sens tylko w wybranych sytuacjach, np. przy usunięciu ósemki lub zęba głęboko w odcinku trzonowym, gdy zgryz nadal jest stabilny i planowana jest większa rekonstrukcja – w pozostałych przypadkach zwlekanie zwykle podnosi biologiczne i finansowe koszty.
Opracowano na podstawie
- Contemporary Fixed Prosthodontics. Elsevier (2016) – Mosty protetyczne, biomechanika filarów, planowanie leczenia
- Dental Implants: The Art and Science. Saunders (2007) – Implanty jako sztuczne korzenie, wskazania, planowanie
- Implant Therapy in the Esthetic Zone. Quintessence Publishing (2019) – Zanik kości po ekstrakcji, estetyka tkanek miękkich przy implantach
- Clinical Periodontology and Implant Dentistry. Wiley-Blackwell (2015) – Zanik kości wyrostka, wpływ braków zębowych na przyzębie
- Psychological Aspects of Tooth Loss. British Dental Journal (2001) – Konsekwencje psychologiczne braków w uzębieniu
- Guidelines for the Placement of Dental Implants. American Association of Oral and Maxillofacial Surgeons (2016) – Zalecenia dot. czasu po ekstrakcji i zaniku kości
- European Association for Osseointegration Consensus Conference Report. European Association for Osseointegration (2018) – Wytyczne kliniczne dla leczenia implantologicznego
- The Glossary of Prosthodontic Terms, 9th Edition. Journal of Prosthetic Dentistry (2017) – Definicje mostu protetycznego, implantu, zgryzu i braków zębowych